Любое заболевание сердечно-сосудистой системы связано с определенными ограничениями на занятия спортом и физическую деятельность. Чтобы максимально сохранить и в дальнейшем поддерживать здоровье, особенно важно знать, можно ли заниматься спортом при патологиях сердца, например, при пролапсе митрального клапана. Игнорировать это состояние, допускать чрезмерные физические нагрузки недопустимо. Ведь это приводит к серьезным опасным последствиям, а иногда и к остановке сердца.
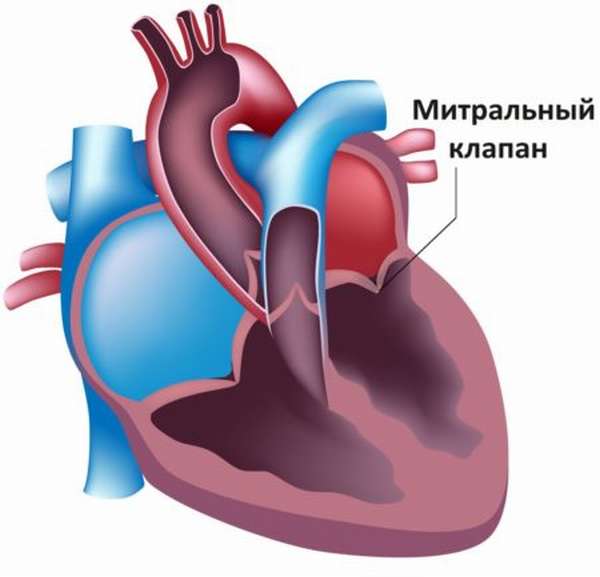
Под пролапсом митрального клапана (МПК) понимается пролабирование (выпячивание) створки (либо обеих створок) митрального клапана в сторону левого предсердия в состоянии сокращения левого желудочка.
Допустимость физических нагрузок
Пролапс прогрессирует медленно, симптомы могут не проявляться и с течением времени исчезать, но определенные ограничения на физические нагрузки при этом остаются. Профессионально заниматься интенсивным спортом не могут те люди, у которых остро выражены перечисленные симптомы (хотя бы 1):
- периодическая потеря сознания;
- сильная тахикардия любого вида (внезапное увеличение пульса в состоянии покоя);
- фибрилляции (нескоординированное сокращение частей сердца) и трепетания;
- тромбофлебит в личном анамнезе;
- внезапный летальный исход родственников с диагнозом ПМК.
При этой патологии сократительная способность сердца снижена. УЗИ показывает заниженное значение фракции выброса – объем крови, который выталкивает левый желудочек в аорту, менее половины допустимого.
Если подобные факторы риска присутствуют, то профессиональное выступление допускается только в дисциплинах слабой интенсивности: городки, гольф, кегли, боулинг, керлинг, бильярд, настольный теннис.
Медикаментозная терапия в реабилитационный период
Диуретики (мочегонные средства). Антикоагулянты (аспирин). Антибиотики (эти лекарственные формы назначают не всем).
Если, несмотря на терапевтические мероприятия, симптомы ухудшаются, врач рекомендует заменить больной митральный клапан на имплантант .
Операция по замене митрального клапана проводится на открытом сердце, но есть и другие минимально иинвазивные хирургические методы борьбы со стенозом митрального клапана. Только хирург-кардиолог может решить, каким именно методом следует лечить того или иного больного.
Во время операции на открытом сердце, человеку дают общий глубокий наркоз. Делается большой разрез на груди. К больному подключается искусственное кровообращение, то есть, циркулируя, кровь проходит через специальный аппарат, который искусственно обогащает ее кислородом. Для того чтобы защитить сердечную мышцу от повреждений, во время операции, сердце охлаждают, что замедляет до минимума сердцебиение. Больной митральный клапан удаляют и на его место ставят его искусственный аналог.
Минимально инвазивные операции проводят ослабленным или пожилым больным, которые не в состоянии перенести большую операцию на открытом сердце. Хотя во время такой операции и дается общий наркоз, искусственное кровообращение не подключается. Разрез также делается небольшой – до 4 см. Обычно на четвертый день после операции, больных выписывают домой.
Заменяют больные митральные клапаны механическими или тканевыми (биологическими) протезами.
Механические протезы – очень прочные, почти никогда их не приходится заменять. Недостатком этих протезов является то, что они провоцируют повышения протромбина в крови и образование тромбов.
Биологические протезы – изготавливают из сердечной мышцы свиней, лошадей или коров. Эти протезы наносят на опорный каркас или же используют без него. Преимуществом биопротезов является то, что больному не приходится принимать лекарства типа аспирина, однако, у тканевых протезов есть срок годности не превышающий 15 лет, затем приходится делать еще одну операцию.
Когда есть возможность, врачи не заменяют больной клапан протезом, а делают пластику собственного клапана пациента.
Любая из вышеописанных операций длится до 6 часов.
боль в груди; расстройства зрения; плохой аппетит; бессонница и сонливость; отек ног.
При возникновении этих признаков сообщите о них врачу, но не паникуйте – симптомы обычно проходят в течение нескольких недель.
О любых изменениях в самочувствии говорите лечащему врачу.
Пациент, перенесший операцию по замене клапанов, восстанавливает силы и привыкает к новому образу жизни 6-12 месяцев. Как правило, человек испытывает прилив сил, улучшение самочувствия. Обычные действия теперь выполняются легко и не сопровождаются усталостью.
При вмешательстве устанавливают клапан из искусственных материалов или биологических тканей. Организм реагирует на инородное тело повышенной выработкой тромбоцитов. Чтобы избежать тромбоэмболии, пациент должен принимать антикоагулянты – варфарин, клопидогрель.
При механическом клапане это пожизненное назначение, при биологическом – 3 месяца. Нужен постоянный контроль МНО – международного нормализованного отношения (ПТИ, ПТВ). Рекомендуемое его значение – 2,5-3,5. Существует опасность кровоизлияний, поэтому запрещено изменять дозировку препарата. Делать это может только наблюдающий кардиолог.
Лекарственная терапия включает:
- прием антикоагулянтов;
- лечение антибиотиками ревматических пороков;
- лечение аритмии, стенокардии, гипертензии;
- прием диуретиков.
Важно. Это поможет избежать основных осложнений замены клапана – тромбоэмболии и бактериального эндокардита – воспаления сердечной мышцы.
Подробнее о видах спорта
Обычные физкультурные занятия пролапс клапана не ограничивает – более того, поддержание здоровой физической формы поможет укрепить организм и сердечно-сосудистую систему в частности. Любительские спортивные соревнования с умеренной нагрузкой также разрешены.
Основное ограничение накладывается на профессиональные виды спорта, так как они требуют высоких затрат физических сил организма, сильно нагружают мышечную и кровяную системы.
Какие из видов наиболее опасны? Запрет на нагрузки устанавливается в зависимости от степени митральной регургитации клапана (от степени прогибания створок между предсердием и желудочком во время обратного заброса крови в предсердие). Если напор крови, подаваемый клапаном, оказывает сильное давление на подверженные пороку створки, возможно полное нарушение работы сердечно-сосудистой системы – это особенно опасно при больших физических нагрузках.
Разрешённые и запрещённые виды спорта
Каждая степень регургитации (сердечной патологии) в сочетании с пролапсом клапана имеет свои последствия и ограничения в занятиях спортивного характера.
- Первая степень регургитации не предполагает специальных ограничений – порок сердца проявляется слабо, редко обостряется. Человек может посещать спортзал или секции. Но нужно всегда проявлять осторожность, особенно при больших нагрузках или поднятии тяжестей.
- Вторая степень может привести к потере сознания. Пролапс митрального клапана 2-й степени тяжести позволяет заниматься футболом, плаванием, бегом, гимнастикой, боевыми искусствами, конным и гоночным спортом. Под запретом – тяжелая атлетика, гиревой спорт, марафонский бег, кроссфит.
- При третьей степени запрещены любые спортивные занятия. Необходимо вылечить или ослабить течение заболевания, чтобы физические нагрузки не несли прямой угрозы для жизни. Такая форма устраняется только хирургическим путем.
Отсутствие лечения третьей (наиболее тяжелой) форме приводит к развитию острой сердечной недостаточности.
Нарушение рекомендаций и продолжение спортивных занятий при запрете опасно для больного повышенным риском развития аритмии, что приводит к фибрилляции и трепетанию предсердий и желудочков. В таком случае патология повышает риск внезапной смерти, что фиксировалось неоднократно.
Возможные причины болезни
Современные исследователи называют большое количество причин пролапса МК, поэтому можно их систематизировать следующим образом.
Болезни клапанного аппарата
- Повышенное количество створок в клапане сердца,
- Удлиненные нити хорды и аномальное их крепление,
- Измененное строение папиллярных мышц.
Изменение строения митрального клапана
- Увеличение размеров фиброзного кольца,
- Расширение створок,
- Вытянутая хорда ЛЖ.
Другие патологии
- Предварительное расслабление клапанной створки,
- Миокардит,
- Синдром ВПВ.
Патологии иннервации аппарата клапанов
- Неврозы и истерические состояния,
- Дистония,
- Анорексическое истощение.
Врачи рассматривают пролабирование митрального клапана как полиэтиологическую болезнь, так что назвать точную причину формирования патологии сложно.
Если человек имеет пролапс МК первой степени, это говорит о том, что митральный клапан не способен удерживать требуемое давление. Створки прогибаются под током крови. Выделяют первую, вторую и третью степень пролапса. Развитие патологии зависит от наследственного фактора и индивидуальных особенностей организма.
Главные меры профилактики
Сердечную мышцу, как и всю сосудистую систему, можно укреплять – это поможет снизить степень регургитации клапана, ослабит воздействие пролапса на сердце, позволит заниматься профессиональным спортом.
Какие профилактические нагрузки помогут восстановить нормальную работу сердца? Пользу принесут размеренные тренировки, укрепляющие всю сердечно-сосудистую систему и группы мышц. К ним относится:
- умеренный бег трусцой;
- велосипедные прогулки;
- комплексы гимнастических упражнений.
Особенность таких тренировок заключается в универсальном характере – работают суставы, сосуды, мышцы разных областей организма.
Восстановление сердечно-сосудистой системы будет проходить лучше при частых консультациях лечащего врача, который следит за изменениями в работе организма. Профилактика пролапса митрального клапана требует тщательного планирования занятий и ограничения нагрузок на сердце при этом (в ином случае болезнь только усугубиться).
Реабилитация в стационаре
В реанимации больной проводит первые сутки, затем, при благоприятной динамике, его переводят в общую палату. Реабилитация в больнице после операции на открытом сердце длится не менее 7-10 дней. В этот период пациенту рекомендуется проводить:
- дыхательную гимнастику, направленную на восстановление функции легких (надувать шарик, кашлять), чтобы избежать послеоперационной пневмонии;
- легкий постукивающий массаж спины для усиления кровообращения и отхождения мокроты;
- совершать движения руками, ногами, сжимание и разжимание кистей рук;
- по возможности вставать и двигаться для более быстрого восстановления работы органов.
При эндоваскулярном вмешательстве в стационаре больной проводит 3-4 дня.
Обобщаем информацию
Если диагноз установлен, то вопрос о допуске к спортивным соревнованиям рассматривается в соответствии с рекомендациями, принятыми ВОЗ. При этом учитываются индивидуальные особенности человека и его анамнез: даже если характерные симптомы отсутствуют, это не гарантирует безопасность спортсмена во время тренировок и выступлений.
Вопрос о допуске к занятиям рассматривается только после обследования. В большинстве случаев при наличии врачебного контроля спортсмены ведут активный образ жизни и не ограничивают себя. Лучший вариант в такой ситуации – посещение специализированного диспансера. Нормализовать и проконтролировать интенсивность помогут тренера, которые знают строение организма и могут правильно рассчитать допустимую загрузку.
При выборе разрешенных видов спорта важно прислушиваться к своему организму. Боль в сердце любого характера (от ноющей до покалывающей) – сигнал для обращения за медицинской помощью. Если вас часто беспокоят головные боли, внезапно возникает чувство беспокойства, регулярно мучают боли в животе и бессонница, стоит подумать о визите к кардиологу.
Хирургия при пороках
Кардиореспираторная система мобилизирует резервы. Облегчение работы сердца з счет специальной нагрузки, которая улучшает кровообращение. Убирается лишняя энергия, которая провоцируется нервозностью, исчезает сильное беспокойство за результат операции. Подготовка к занятиям после операции за счет изучения послеоперационных упражнений. К упражнениям относится дыхание диафрагмом, откашливание без боли, движения, нужные в лежачем режиме, например правильное поднятия тазовой области.
Физические нагрузки, в том числе и лечебного типа запрещены, если
слишком тяжелое состояние организма, сердечный ритм нарушен, обострение ревматизма, дыхательная недостаточность.
Лечебную гимнастику начинают делать за две-три недели до операции. Она должна проходить в индивидуальном порядке, максимум — в группе по нескольку человек. Упражнения — статические, динамические, амплитуда движений естественная, лечебная гимнастика сочетается с дыхательной. Возможны занятия с гантелями, палками, мячами, проведение несложных игр, в которых можно двигаться максимум в среднем темпе. Скорость движений и их сложность определяет врач относительно состояния больного.
Предупреждение возникновения осложнений, к которым относятся эмболии, томбозы, воспаления легких и множество других). Улучшение кровообращения за счет двигательных упражнений. Сохранение подвижности в плечевом суставе слева, ведь плохая подвижность портит осанку. Сердце подстраивается к новым условиям, улучшенное кровообращение приводит к улучшению состояния всего организма.
сильная послеоперационная слабость; нарушения ритма сердцебиения; опасность возникновения кровотечение, или фактически наличие такового.
При сердечных пороках физические занятия имеют три периода, которые поделены на следующие двигательные режимы — 1А, 1Б, 2А, 2Б, 3.
В двигательном режиме 1А самое главное — выводить слизь из трахей и бронхов, ведь больной может задохнуться от ее присутствия даже в случае идеально выполненной операции. Каждый час нужно делать 3 — 5 дыхательных упражнения с откашливанием. Нужна помощь — инструктор лечебной физкультуры должен сжимать ладонями грудную клетку по бокам, таким образом не допуская травмирования шва.
Когда пациент выдыхает, инструктор должен вибрировать и слегка сдавливать грудную клетку, таким образом стимулируя и помогая грудным мышцам. Также в положении лежа на боку около десяти минут проводится массаж спины. Дыхательная гимнастика дополняется надуванием шариков или надувных игрушек. Режим 1Б предусматривает индивидуальное выполнение упражнений три раза в день в положении сидя, но ноги должны опираться на скамейку.
Дыхательные упражнения дополняются надуванием шариков. Режим 2А предусматривает движения, которые сопровождаются вставанием. Групповые занятия возможны только в случае, если все больные находятся в одной палате, допускается проведение до более десяти упражнений. На этом этапе важна разработка левого плеча и сохранение осанки.
В режиме 2Б позволяется ходить с посторонней помощью, но не более 20 метров три раза в день. Периоде 3 возможны групповые занятия от пяти до десяти человек. Занятия проводятся сидя или в стоячем положении до получаса один раз в день. Возможно применение гантелей до одного килограмма и других гимнастических снарядов.
Можно приседать с опорой руками, выполняются упражнения на координацию. Ходить в быстром темпе нельзя, но возможны кратковременные ускорения. На этот режим переводят через 10 дней поле лечения желудочковой или предсердной перегородки, а после протезирования клапанов — через три недели. Заключительный период — три — пять дней перед выпиской из больницы.
Другие методы прогревания
Помимо посещения бани существуют и альтернативные методы, которые оказывают разогревающий эффект на позвоночник и межпозвоночную грыжу. Их рекомендуют при невозможности посещения бани. Среди них выделяют:
Горячую ванну. Для пациентов с межпозвоночной грыжей не рекомендуется погружаться в горячую ванну, что связано с неблагоприятным влиянием на заболевание высоких температур. Прогревание усиливает приток крови к пораженному участку, провоцируя усиление отека тканей и болевого синдрома. Оптимальным является приём тёплой ванны, которая с меньшей скоростью прогревает организм, снимая мышечное напряжение, отек и боль. Греть спину можно добавляя в воду различные травы, оказывающие расслабляющее и противовоспалительное действие.
Грелку. Пациентам с межпозвоночной грыжей рекомендуется прикладывать тёплую грелку. Ее температура не должна быть высокой, так как перегревание усилит отек, боль и может привести к появлению ожога. Предпочтение следует отдавать нагреванию через шерстяной платок или одеяло, что создаст мягкое тепловое воздействие. Безопасным и эффективным является время процедуры равное 2—3 часам. Выполнять ее необходимо ежедневно в течение 10—14 дней.
Солнечные процедуры. Воздействие ультрафиолетовых лучей при межпозвоночной грыже оказывает положительный эффект. Медленное прогревание спины улучшает кровообращение, расслабляет мышцы, снимая выраженность болевого синдрома. Кроме того, попадание ультрафиолетовые лучи, попадая на кожу, стимулируют выработку витамина D, который укрепляет костную ткань. Это особенно важно для пациентов с хондрозом, протрузией или грыжей позвоночника. Данный метод схож с банными процедурами, но он также имеет противопоказания. К ним относят длительное прибывание на солнце, что может привести к появлению ожога на кожных покровах или чрезмерному перегреванию грыжи.
Солнечные ванны рекомендуется проводить в утренние или вечерние часы, а также в осенний период, когда отмечается меньшая активность ультрафиолетовых лучей.
Если пациенту разрешается ходить в баню, данный физиотерапевтический метод окажет положительное влияние на позвоночник и облегчит самочувствие. При усилении боли или появлении других неприятных симптомов необходимо срочно пройти обследование у врача.
Источник: sustavik.com
Упражнения
Спокойно дышать в расслабленном положении — вдох носом, выдох через рот. Подтянуть кисти рук к плечам, крутить локтями в две стороны по три раза, в медленном темпе, без задержки дыхания. Схватиться руками за края кровати и при произвольном дыхании неспешно подтягивать стопы к тазу, не отрывая пятки.
В свободном положении при произвольном дыхании стараться удлинять выдох, не вызывая дискомфорта. Согнуть руки в локтевых суставах и сжимать-разжимать пальцы при произвольном дыхании, не спешить. Стараться согнуть и разогнуть стопу при произвольном дыхании, повторить десять раз. Правую руку поставить на грудь, левую — на живот, дышать углубленно, выдох делать через нос и стараться каждый раз его удлинять.
На выдохе поворачиваться на правую сторону, держась правой рукой за угол кровати, левой ногой можно помогать, упираясь в кровать, вдохнуть воздух, когда корпус окажется на боку, опять перекатиться на спину на выдохе. Делать три раза в медленном темпе. Правую ладонь поставить на грудь, левую — на живот, глубоко дышать полной грудью, три раза.
Когда человек начинает сидеть и ходить, можно делать общеразвивающие упражнения, но нужно придерживаться нужного темпа, амплитуды соответственно своему состоянию. Так как физические упражнения делаются в основном вместе с дыхательными, а сразу после операции — только статически дышат, помещение должно быть хорошо проветренным.
Как только будет возможно, нужно побольше гулять на природе, можно и на более дальние расстояния, но нужно делать частые передышки. Через три месяца можно пробовать играть малоподвижные игры, например бадминтон, или бросать диск фрисби. Через полгода можно играть волейбол, теннис. Как только придет полное выздоровление, нужно позаботиться, чтобы организм был в форме, и никаких вредных привычек.
Стеноз митрального клапана – порок сердца, приобретенный в течение жизни.
Лечение стеноза митрального клапана зависит от симптомов болезни и состояния сердца и легких.
Если симптомы легкие, то человеку советуют изменить образ жизни, не пить, не курить, но медикаментозное лечение не назначают. При тяжелых симптомах лечение лекарствами обязательно.
Посещение кардиолога
Протезирование клапана улучшает работу сердца, но требует изменения образа жизни и постоянного контроля коагулограммы. Первый раз посещают кардиолога через месяц после операции. Необходимо:
- сдать анализ крови;
- мочи;
- снять ЭКГ.
Если результаты хорошие, следующий визит наносят через год. Нужно ориентироваться на самочувствие, возможно, консультироваться у врача придется чаще. Если ежемесячный анализ ПТИ неудовлетворительный, есть отклонения в большую или меньшую сторону, корректировку может сделать только кардиолог.
Противопоказания
Несмотря на пользу банных процедур, существуют и противопоказания, на фоне которых могут возникать осложнения. Пациентам с болями в спине можно париться, предварительно пройдя обследование, которое позволит врачу поставить правильный диагноз и дать рекомендации по образу жизни.
При остром болевом синдроме в спине прогревания могут ухудшить самочувствие
К основным противопоказаниям для посещения бани относят:
- Повышение температуры с выраженным болевым синдромом, что является признаком защемления нервных окончаний. В период обострения заболевания дополнительное нагревание пораженного участка может стать причиной резкого ухудшения самочувствия и развития осложнений. Это связано с усилением отека тканей.
- Повышение температуры тела, а также наличие признаков острого воспалительного процесса в организме.
- Наличие или подозрение на злокачественный процесс в организме. Прогревание опухоли приведет к ускоренному росту злокачественных клеток.
- Доброкачественные опухоли в области позвоночника. Тепловое воздействие на опухоль доброкачественной природы может привести к увеличению ее размеров, повреждению позвонка, а также сдавлению нервных окончаний и кровеносных сосудов.